九州大学病院のがん診療
原発不明がん
診断
診断に必要な検査等
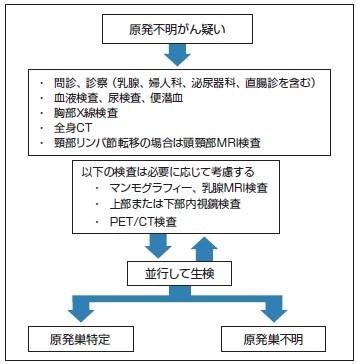
まず詳しい病歴の聴取と診察により、原発巣の部位の推測が行われます。女性は乳腺と婦人科診察、男性は前立腺や精巣を含む泌尿器科診察、また直腸を指で診察する直腸診も含まれます。一般的に行われる検査としては、血液検査、尿検査、便潜血検査、胸部単純X線検査、全身CT検査等が挙げられます。血液腫瘍マーカーの測定は、一部のがん(胚細胞腫瘍、肝細胞がん、甲状腺がん、前立腺がん、卵巣がん)で有用です。頸部リンパ節転移例では頭頸部MRI検査も有用性が知られています。原発巣の絞り込みがある程度できた患者さんでは、乳がんであればマンモグラフィーや超音波検査、MRI検査、胃がんや大腸がんであれば上部または下部消化管内視鏡検査が行われます。また、CTやMRIを施行しても診断が困難な場合にはPET/CT検査が施行されます(図1)。過去の報告では、PETもしくはPET/CTを用いることにより、25-41%の患者さんで従来の検査で検出できなかった原発巣が検出可能とされています。九大病院では2台のPET/CT装置を備え診療を行っています。
病巣の一部を採取して行われる病理学検査(生検)も、上記検査と並行して行われる極めて重要な検査です。腺癌の一部では原発巣を推定できることもあり、組織型を明らかにすることによって原発巣を絞り込むことが可能です。また、組織特有の抗原物質を染色する免疫染色という方法を用いると、ある程度の確率で原発臓器を推定することができます。
遺伝子検査では、発がんに関与する一部のウイルス遺伝子や悪性リンパ腫、骨軟部腫瘍に特異的な遺伝子異常が原発巣の診断に有用であることが知られています。
FDG-PET/CTが原発不明癌の診断に用いられるようになったことに加え、CT、MRIの技術の進歩もあり画像診断で原発巣が同定出来る症例は増えてきています。しかしながら、報告(論文)によって原発不明癌の定義が曖昧なこともあり、原発巣の正確な検出率は不明と言わざるを得ない状況です。
転移病巣の病理診断や画像検査で原発巣が同定できない場合には、免疫染色や遺伝子検査を駆使しても原発巣が同定できる可能性は低く、亡くなった後に病理解剖をしても20-50%の患者さんでなお原発巣が不明と言われています。したがって、いたずらに検査を長引かせることは避けるべきで、1か月以内に原発巣を特定することができなければ、原発不明がんとして治療を開始すべきとされています。
予後良好群について
一般に原発不明がんの予後は不良で、1年生存率は25%未満、5年生存率は10%未満とされています。しかし、原発不明がんの中にも予後良好な群があることが知られており、診断の過程でこれらを区別することが重要です。予後良好な群としては、①女性で腋窩リンパ節転移(腺癌)のみ、②女性で腹膜転移(乳頭状腺癌)のみ、③男性でPSAが上昇し造骨性転移のみ、④頸部リンパ節転移(扁平上皮癌)のみ、⑤鼠径部リンパ節転移(扁平上皮癌)のみ、⑥一部の内分泌腫瘍、⑦正中線上に分布する低〜未分化癌、⑧腫瘍が単発で小さく切除可能等の患者さんが挙げられます。そのほか、転移臓器が1か所のみ、肝転移がない、全身状態が良好、血清LDHやアルブミンが正常、なども予後良好因子として知られています。
用語解説
CT : コンピュータ断層法。身体の横断断層を撮影する特殊なX線装置腫瘍マーカー : 血中濃度や尿中濃度を調べることにより腫瘍の有無や場所の診断に用いられる物質の総称
胚細胞腫瘍 : 精子や卵子になる前の細胞から発生した腫瘍の総称。良性腫瘍と悪性腫瘍がある
MRI : 強い磁石と磁気を利用して体の内部を検査する機器
PET : がん細胞だけに集積する検査薬を体内に取り込み専用の装置で体を撮影する画像診断法
悪性リンパ腫 : リンパ系組織から発生する悪性腫瘍
PSA : 前立腺特異抗原。腫瘍マーカーとして用いられる