九州大学病院のがん診療
大腸がん
外科的治療
大腸がんの多くは大腸ポリープが大きくなって生じます。ポリープを経ずに初めから大腸がんができる場合もあります。がんは大腸粘膜から発生します。そして進行すると壁に食い込み(浸潤)、大腸壁にある血管やリンパ管に侵入します。さらにがんが大きくなると、腸がつまる腸閉塞(お腹が張ってガスや便が出ず、嘔吐が出現する)、がんから出血して貧血になる、周囲臓器に浸潤する、なども起こります。大腸のリンパ管を通りリンパ節へ転移(離れたところにしこりを作る)したり、血管に入って血液中を流れ、肝臓、肺、脳、骨などに転移することがあります。また、がんが大腸の壁を突き破りお腹の中に広がり(腹膜播種)、お腹に水がたまったり(腹水)、しこりを作って腸や尿管(腎臓から膀胱へ尿が通る管)を塞いだりすることもあります。大腸がんの外科治療(手術)は、これら大腸がんを取り除き、症状がでないようにする、もしくは症状を取り除く治療法です。大腸を切ってつなぎ合わせることが基本です。大腸は1.5mもある長い器官なので、がんのために一部を切除しても機能障害はほとんどありません。直腸の場合のみ、便の貯留能が低下したり、肛門機能が損なわれたりすることがあります。がんが、肺や肝臓などに転移していなければ、手術と手術後の一定期間の薬物療法だけで、かなりの割合の大腸がんを治癒させることができます。
大腸がんに対する外科治療
結腸(盲腸、上行結腸、横行結腸、下行結腸、S状結腸)、直腸それぞれに発生したがんを切除することをそれぞれ結腸切除術、直腸切除術と呼び、肛門にがんが近いため肛門温存が不可能で直腸を切除して人工肛門にする場合、直腸切断術と呼びます。
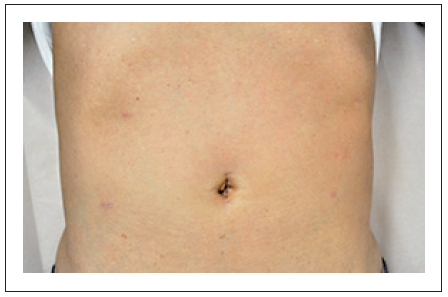
手術法としてはお腹を10-20cm切開して手術を行う開腹手術が従来は行われていました。しかし現在では一部の高度進行がんのみが開腹手術の適応になります。
高度進行がんであっても手術前に腫瘍内科や放射線科と連携してがん薬物療法や放射線治療を行うことでがんが縮小して後述の鏡視下手術が可能になることがあります。
大腸の鏡視下手術
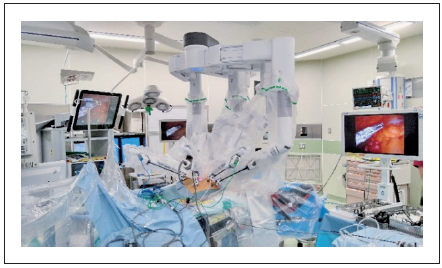
ロボット支援下手術
鏡視下手術の適応及びメリット
基本的にすべての大腸がん手術が適応となります。手術歴のある方やご高齢の方でも行うことができます。一般的な除外基準は、10cm以上の腫瘍・大きな他臓器への浸潤・腸閉塞・高度な癒着が予想される開腹歴などです。しかし状況によっては鏡視下手術が可能なこともありますのでぜひご相談ください。現時点では手術が必要な大腸がんの患者さんには、どの部位・進行度においても鏡視下手術の可能性を考え、積極的に考慮致します。当院における大腸がんに対する鏡視下手術の割合は、2010年以降は90パーセントを超えています。
鏡視下手術のメリットの一つは傷が小さいことです。さらにそれ以外にも多くのメリットがあります。腸管が直接外気に触れないため、腸管の蠕動運動が障害されにくく早期の食事開始が可能です。このため癒着も少なく、腸閉塞のような手術後の障害も生じにくいとされています。また開腹に比べ手術中の視野が良いこともあげられます。現在のカメラは解像度が高く、手術の映像を拡大して見ることができます。したがって、手術の確実性が増し、出血量も開腹手術と比べると格段に少なくて済みます。直腸がんでは性機能や排尿機能に携わる神経や肛門温存の割合も増加しました。
直腸がんに対する手術を含めた集学的治療
遠隔転移がある場合の集学的治療
用語解説
播種 : 癌細胞が体の中で散らばった状態。蠕動運動 : 筋肉の収縮運動。消化管では摂取した食べ物がこの運動によって食道から胃・腸へと運ばれていく。
集学的治療 : 外科的治療、化学療法、放射線療法などの複数の治療方法を組み合わせて行うがんの治療法
化学療法 : 化学物質によってがんや細菌その他の病原体を殺すか、その発育を抑制して病気を治療する方法。
チーム医療 : さまざまな医療専門職がチームを編成し、それぞれの専門性を生かしながら共働して行う医療