九州大学病院のがん診療
食道がん
内視鏡的治療
食道がんは胃がんや大腸がんと比較してリンパ節転移を起こしやすいため、早期胃がんや早期大腸がんが粘膜下層(粘膜層の下にある層)までにとどまるがんと定義されているのに対して、早期食道がんの定義は粘膜(食道の壁の最も浅い層)内にとどまる癌とされています。食道粘膜層は、表層から上皮、粘膜固有層、粘膜筋板(粘膜層の深い所にある細い筋肉の層)に分かれます。早期食道がんの中で、がんが上皮や粘膜固有層にとどまるものは(ステージ0)、リンパ節転移が極めて稀であり、内視鏡的治療の適応となります。一方、がんが粘膜筋板に及び粘膜下層に入ったものは、10-20%の確率でリンパ節転移を認めるため、一般的には内視鏡治療とはなりません。ただ、相対的適応として、術前検査でリンパ節転移を認めないものに対して、全身状態を考慮した結果、侵襲がより少ない内視鏡的治療が行われる場合もあります。
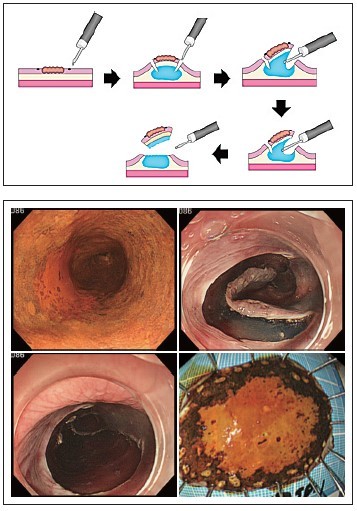
早期食道癌に対する内視鏡治療は患者さんへの侵襲度、入院期間、コストの面からも外科治療と比較して利点があります。現在、当院で施行されている内視鏡治療法は、内視鏡的粘膜下層剥離術(ESD)です。ESDは、病変を含めた組織を電気メスを用いて切開・剥離していく方法で、がんが粘膜層にとどまっている限り大きさの制限はなく、病変を一括切除(病気を1つの塊で切除すること)することが可能です。一括切除した組織を顕微鏡検査により詳細に調べることにより、病気の深達度(深さ)や転移のしやすさを正確に診断することができるようになりました。
治療の偶発症、後遺症
主な治療の偶発症としては治療中の出血、穿孔(食道壁に穴があくこと)があります。また食道は狭い管腔臓器のため、3/4周以上ある大きな病気を治療すると治療後に狭窄(管腔が狭くなる)を起こす可能性があります。内視鏡機器とディバイスの開発が進み、内視鏡技術が向上した今日では、出血、穿孔の偶発症に対しては、ほとんどの例で内視鏡を用いた処置によって保存的に治療することができるようになりました。また、術後後遺症としての狭窄に関しても、ステロイドを用いた治療と風船のようにふくらむディバイスを用いて内視鏡的に拡張することで保存的に治療できるようになりました(内視鏡的バルーン拡張術)。